Comprendre ce trouble sous-estimé afin de fixer des objectifs de réadaptation appropriés
Dysfonctionnement du système de défense de l'organisme
De tous les systèmes biologiques étudiés dans le cadre de la recherche sur l'EM/SFC, le système immunitaire et l'axe hypothalamo-hypophyso-surrénalien (HHS) (expliqué en détail au point 3.2) ont donné les résultats les plus prometteurs. Un grand nombre d'anomalies immunitaires ont été identifiées chez les personnes atteintes de l'EM/SFC, mais la majorité n'était pas propre à cette affection. On a plutôt constaté leur présence dans un sous-ensemble de la population atteinte. Par exemple, les lymphocytes nuls (ou cellules tueuses naturelles) semblent être dysfonctionnels chez un sous-ensemble de personnes atteintes de l'EM/SFC. Les lymphocytes nuls constituent l'un des mécanismes primaires de défense du corps humain. Certains patients atteints de l'EM/SFC présentent des taux d'activité et/ou un nombre de lymphocytes nuls réduits (Siegel et coll. 2006). De plus, les données scientifiques en faveur des anomalies des cellules du système immunitaire s'accumulent (revue de ces données dans Nijs et Frémont 2008). Ces anomalies se traduisent par un accroissement de l'apoptose des cellules immunitaires (mort cellulaire programmée) et une diminution de leur capacité antivirale chez les personnes atteintes de l'EM/SFC. Le lecteur est invité à consulter les travaux de Gerrity et coll. (2004) et Natelson et coll. (2002) pour des recensions complètes de la littérature scientifique sur le système de défense de l'organisme des personnes atteintes de l'EM/SFC.
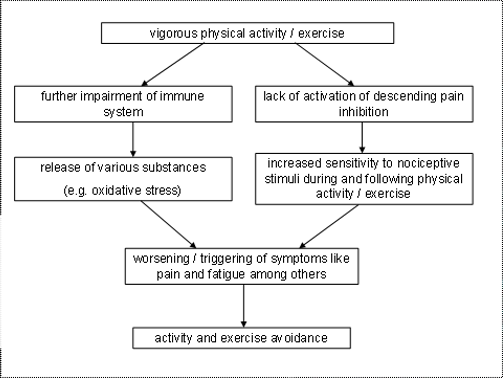
Aux fins de réadaptation, il est important de constater qu'il y a au moins un important sous-groupe de personnes atteintes de l'EM/SFC qui présente un dysfonctionnement du système de défense de leur organisme. Étant donné que l'activité physique et l'exercice sont en mesure d'accroitre l'efficacité du système de défense du corps humain (Mackinnon 1999), les spécialistes de la réadaptation pourraient considérer cela comme une autre raison d'appliquer la thérapie par l'exercice aux personnes atteintes de l'EM/SFC. Cependant, la prudence est de mise: les mécanismes de défense des patients atteints de l'EM/SFC ont tendance à subir des modifications en réaction au défi que présente un exercice sous-maximal (Sorensen et coll. 2003, Whistler et coll. 2005). L'exercice vigoureux, de même qu'un exercice sous-maximal d'intensité inappropriée peut causer un accroissement du stress oxydatif et, par conséquent, de la fatigue et de la douleur musculosquelettique (malaise après l'effort) chez les personnes atteintes de l'EM/SFC (figure 1) (Jammes et coll. 2005). Ce sont d'importantes observations que les spécialistes de la réadaptation doivent garder à l'esprit lorsqu'ils conçoivent et mettent en oeuvre des programmes d'exercice pour les patients atteints de l'EM/SFC.
Figure 1: Physiologie du malaise après l'effort chez les personnes atteintes de l'EM/SFC
L'épuisement du système de réponse au stress
Les gens sont quotidiennement exposés à divers facteurs de stress de nature psychologique, affective et physique. La capacité du corps humain de s'adapter à ces facteurs de stress est mise à l'épreuve par la société occidentale. Le corps humain possède deux principaux systèmes de réponse au stress: la branche sympathique du système nerveux autonome pour les réponses au stress aigu et l'axe hypothalamo-hypophyso-surrénalien (HHS) pour les réponses au stress prolongé. Il existe de plus en plus de données à l'appui de la présence d'un dysfonctionnement de ces deux systèmes chez les personnes atteintes d'EM/SFC. On a constaté à plusieurs reprises chez elles une alteration de la réactivité du système nerveux autonome (De Becker et coll. 1998, Winkler et coll. 2004, Newton et coll. 2007a, 2007b, 2009). En observant l'axe HHS des personnes atteintes d'EM/SFC, on a constaté qu'il n'y avait pas suffisamment de cortisol produit en réaction aux facteurs de stress (Cleare 2004, Van den Eede et coll. 2007, Van Houdenhove et coll. 2009). Des données récentes provenant d'études génétiques appuient la présence d'une faculté de réponse de l'axe HHS altérée et associent le dysfonctionnement des mécanismes de défense de l'organisme à des déficiences neuroendocriniennes (Fuite et coll. 2008). Cette théorie sous-entend une « permutation » neurobiologique de la modalité réactive du système de réponse au stress, passant de l'hyper(ré)activité à l'hypo(ré)activité, en raison de modifications fonctionnelles ou struturelles de certains récepteurs, qui entrainerait une cascade de perturbations des fonctions des neurotransmetteurs, des mécanismes immunologiques et régulateurs centraux de la douleur (Van Houdenhove et Egle 2004, Fries et coll. 2005). Ensemble, ces deux systèmes semblent surmenés en raison d'une activation chronique. C'est pourquoi les spécialistes de la réadaptation devraient mettre l'accent sur le renforcement de la capacité de l'organisme des personnes atteintes d'EM/SFC de s'adapter aux facteurs de stress quotidiens.
L'hypersensibilité du système nerveux central
On présente arbitrairement la fatigue chronique comme étant le principal symptôme d'EM/SFC. Cependant, la douleur et la fatigue sont tout autant incapacitantes l'une que l'autre pour les personnes atteintes d'EM/SFC et jusqu'à 75 % des patients atteints souffrent de douleurs chroniques généralisées (Nishikai et coll. 2001). Une analyse documentaire systématique a permis de conclure que l'on connait peu de chose au sujet de la nature ou du traitement de la douleur chez les patients atteints d'EM/SFC (Meeus et coll. 2007). Depuis ce temps, bon nombre d'études ont fourni des preuves à l'appui de l'altération des mécanismes de régulation de la douleur centrale au repos et au cours de l'exercice (Meeus et coll. 2008, Meeus 2008).
La sensibilisation centrale se définit comme « une augmentation de la faculté de réponse des neurones nociceptifs du système nerveux central aux impulsions produites par les mécanorécepteurs de bas seuil » (Meyer et coll. 1995). Cela signifie que les voies centrales de régulation de la douleur situées dans la moelle épinière et le cerveau se sensibilisent. La sensibilisation centrale comprend l'altération du traitement sensoriel au niveau cérébral (Staud et coll. 2007), le dysfonctionnement des mécanismes nociceptifs inhibiteurs descendants (Meeus et coll. 2008), une augmentation de l'activité des voies nociceptives descendantes facilitatrices, la sommation temporelle de la douleur secondaire ou « wind-up » (Staud et coll. 2007, Meeus et Nijs 2007), ainsi que la potentialisation synaptique à long terme (plasticité synaptique) au niveau du cortex cingulaire antérieur (Zhuo 2007). Des exercices trop vigoureux feront en sorte d'altérer davantage les mécanismes régulateurs centraux de la douleur et ainsi aggraver la sensibilisation centrale (Staud et coll. 2005) (figure 1). Des recensions documentaires sur la physiopathologie de la sensibilisation centrale sont disponibles (ex.: Vierck 2006, Yunus 2007, Nielsen & Henriksson 2007). Le résultat des processus impliqués dans la sensibilisation centrale est une augmentation de la faculté de réponse à une diversité de stimuli, comme la pression mécanique, les substances chimiques, la lumière, le son, le froid, la chaleur, l'électricité, etc. Le processus de sensibilisation centrale caractéristique des personnes atteintes d'EM/SFC a d'importantes répercussions sur l'application de la thérapie par l'exercice et sur d'autres modes d'intervention conservateurs auprès des personnes atteintes d'EM/SFC (voir ci-dessous).
Les questions psychologiques
Comme il est expliqué ci-dessus, l'exercice ou l'activité physique trop vigoureuse déclenche souvent un malaise après l'effort chez les personnes atteintes d'EM/SFC. C'est pourquoi il semble naturel pour ceux-ci de développer une phobie du mouvement (figure 1). La kinésiophobie, une forme spécifique de comportement d'évitement de la peur, se définit comme « une peur excessive, irrationnelle et incapacitante du mouvement et de l'activité physique causée par une sensation de vulnérabilité par rapport à une lésion douloureuse ou par la peur de se blesser de nouveau » (Kori et coll. 1990). La kinésiophobie est signalée comme une caractéristique commune des patients atteints d'EM/SFC (Nijs et coll. 2004a & b, Silver et coll. 2002) et il existe des données en faveur de l'importance clinique des patients atteints d'EM/SFC (Nijs et coll.l. 2004a, Silver et coll. 2002). D'autres ont interprété l'absence de changements dans l'activité physique en prévision d'un test, tant le jour même que celui précédent le test, comme étant une absence de « phobie de l'exercice » chez les patients atteints d'EM/SFC ne présentant pas de troubles psychiatriques concomittants (Gallagher et coll. 2005). Il a tout de même été possible, à partir des données disponibles dans la littérature, de conclure que la kinésiophobie a bien sa place dans la psychopathologie de l'EM/SFC.
Une partie de la documentation décrivant la psychologie de l'EM/SFC est disponible, ce qui rend difficile la synthèse pour des fins de réadaptation. On sait que des facteurs psychologiques font en sorte de perpétuer l'affection et, par conséquent, ils sont essentiels à toutes les formes d'approches thérapeutiques, y compris aux stratégies de réadaptation. Les pensées catastrophiques, l'hypervigilance, l'acceptation (Van Damme et coll. 2006), la somatisation (Johnson et coll. 1996), la mauvaise maitrise des symptômes, les perceptions mésadaptées de la maladie et les processus sociaux peuvent tous avoir des répercussions négatives sur la réadaptation des personnes atteintes d'EM/SFC. Les pensées catastrophiques sont liées aux interprétations erronées de la pertinence et du danger potentiel que présente la douleur. Dans l'EM/SFC, la dramatisation de la douleur est fortement liée aux variables physiologiques de la performance à l'exercice (Nijs et coll. 2008b). Les patients qui dramatisent les conséquences de leur douleur ont montré la capacité d'exercice la moins élevée. L'hypervigilance désigne une focalisation excessive sur les sensations corporelles et est le plus souvent susceptible de sous-tendre une focalisation excessive sur les symptômes suivant l'effort. Ce ne sont pas tous les patients atteints d'EM/SFC qui acceptent le fait qu'ils soient gravement malades et qu'ils doivent en conséquence modifier leur mode de vie. Cette réaction laisse entendre que ces patients sont susceptibles de ne pas adhérer aux programmes de réadaptation, à moins que l'on n'aborde la question de l'acceptation en profondeur dès la première étape de leur programme.
Dans la partie suivante, la compréhension de l'EM/SFC que partagent actuellement les auteurs servira de fondement pour fournir des lignes directrices dans la conception de programmes complets de réadaptation.
